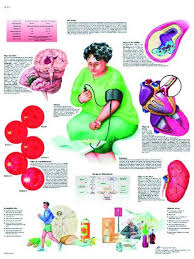
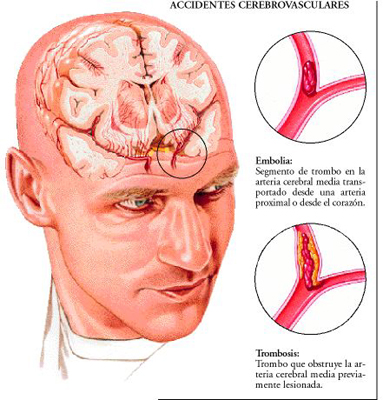
Se define como una elevación de la presión arterial hasta una cifra que supone para los pacientes un riesgo aumentado de lesión de órganos Diana (ojos, riñón, cerebro,corazón, grandes arterias).
Es la presión que ejerce la sangre contra la pared de las arterias. Esta presión es imprescindible para que circule la sangre por los vasos sanguíneos y aporte el oxígeno y los nutrientes a todos los órganos del cuerpo para que puedan funcionar.
Es la presión que ejerce la sangre contra la pared de las arterias. Esta presión es imprescindible para que circule la sangre por los vasos sanguíneos y aporte el oxígeno y los nutrientes a todos los órganos del cuerpo para que puedan funcionar.
Se clasifica en base a 2 tipos de medidas:
1. Presión arterial sistólica.
2. Presión arterial diastólica.
· Presión arterial sistólica: corresponde al valor máximo de la tensión arterial en sístole (cuando el corazón se contrae). Se refiere al efecto de presión que ejerce la sangre eyectada del corazón sobre la pared de los vasos.
· Presión arterial diastólica: corresponde al valor mínimo de la tensión arterial cuando el corazón está en diástole (cuando el corazón se relaja) o entre latidos cardíacos. Depende fundamentalmente de la resistencia vascular periférica. Se refiere al efecto de distensibilidad de la pared de las arterias, es decir el efecto de presión que ejerce la sangre sobre la pared del vaso.
· Tradicionalmente la medición de dicha presión se ha llevado a cabo mediante la utilización conjunta de un fonendoscopio y un esfigmomanómetro. Sin embargo, hoy se utilizan fundamentalmente tensiómetros automáticos. Para realizar su medida se recomienda que el sujeto permanezca relajado, en una habitación tranquila y con temperatura confortable. El punto habitual de su medida es el brazo.
· También puede utilizarse un manómetro aneroide. La presión arterial se expresa normalmente en milímetros de mercurio (mmHg) sobre la presión atmosférica.
CLASIFICACIÓN
SISTOLICA DIASTÓLICA
NORMAL MENOR DE 120 MENOR DE 80
PREHIPERTENSIÓN 120-139 80-89
HIPERTENSIÓN
ESTADÍO 1 140-159 90-99
ESTADÍO 2 MAYOR DE 160 MAYOR DE 100